Hàng ngàn người Mỹ phải chịu những cái chết có thể ngăn ngừa được do lỗi y tế hoặc những rủi ro phổ biến gặp phải trong thời gian nằm viện. (Pexels)
Hàng ngàn người Mỹ phải chịu những cái chết có thể ngăn ngừa được do lỗi y tế hoặc những rủi ro phổ biến gặp phải trong thời gian nằm viện.
Theo một nghiên cứu vào năm 2016 của Johns Hopkins, mỗi năm có hơn 250.000 người ở Mỹ chết do sai sót y khoa, khiến nó trở thành nguyên nhân gây tử vong thứ ba sau bệnh tim và ung thư.
Một nghiên cứu khác báo cáo số liệu cao hơn và ước tính số ca tử vong sớm liên quan đến tác hại có thể ngăn ngừa được đối với bệnh nhân là hơn 400.000 trường hợp mỗi năm.
Con số thực tế vẫn có thể lớn hơn. Bộ Y tế và Dịch vụ Nhân sinh Hoa Kỳ đã báo cáo vào năm 2012 rằng, 86% tất cả các sai lầm trên giường bệnh viện không được báo cáo vì chúng là những sự kiện mà “nhân viên không coi là phải báo cáo (61%), hoặc nhân viên thường báo cáo nhưng không báo cáo trong trường hợp này (25%)”.
Gần đây hơn, một báo cáo từ Mạng lưới An toàn Chăm sóc Sức khỏe Quốc gia (Hoa Kỳ) do Nhà xuất bản Đại học Cambridge xuất bản vào tháng 9 năm 2021 cho thấy sự gia tăng đáng kể các nguyên nhân hàng đầu dẫn đến tử vong tại bệnh viện, vốn là những yếu tố có thể phòng ngừa được trong đại dịch. Ví dụ: trong quý 3 năm 2020, tỷ lệ nhiễm trùng máu liên quan đến đường truyền trung tâm đã tăng từ 97% lên 148% tại các bệnh viện ở một số bang, so với cùng kỳ năm 2019.
Vào năm 2016, các tác giả của nghiên cứu Johns Hopkins đã kêu gọi Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ (CDC) thay đổi cách thu thập dữ liệu từ giấy chứng tử để nắm bắt các lỗi y tế. Kể từ năm 2022, CDC vẫn không đưa các lỗi y tế là nguyên nhân tử vong vào báo cáo thống kê y tế quốc gia.
Các chuyên gia cho biết, vì các sai sót y tế không được “tính” là nguyên nhân gây tử vong hàng đầu, nên chúng không nhận được sự đầu tư hoặc chú ý. Giống như cách chúng ta đầu tư hàng tỷ đô la tài trợ vào việc chăm sóc phòng ngừa bệnh tim, chúng ta cần đầu tư vào các hệ thống và đào tạo cần thiết để ngăn ngừa những sai sót y khoa.
Hiểu được điều đó, chúng ta có thể biện hộ và làm việc với các bác sĩ khi ở trong bệnh viện để tránh những nguyên nhân dẫn đến tử vong có thể ngăn ngừa được, vốn là ranh giới giữa sự sống và cái chết.
-
- Theo một nghiên cứu vào năm 2016 của Johns Hopkins, mỗi năm có hơn 250.000 người ở Mỹ chết do sai sót y khoa, khiến nó trở thành nguyên nhân gây tử vong thứ ba sau bệnh tim và ung thư. (Pexels)
Tiến sĩ Ann Hester là tác giả của cuốn “Patient Empowerment 101”. Cuốn sách của cô phác thảo những nguyên nhân phổ biến nhất dẫn đến tử vong tại bệnh viện (vốn có thể ngăn ngừa được) và những gì chúng ta có thể làm để giữ an toàn trong bệnh viện. Hester là một bác sĩ nội khoa với hơn 25 năm kinh nghiệm lâm sàng, dành phần lớn sự nghiệp của mình với tư cách là trợ lý bác sĩ chăm sóc bệnh nhân trực tiếp tại bệnh viện.
Trong chương trình “Discovering True Health”, bác sĩ Hester nói: “Khi ở trong bệnh viện, bạn cần đưa ra những quyết định sáng suốt và trở thành một đối tác trong việc chăm sóc cho bản thân”.
Phương pháp điều trị phổ biến với những rủi ro đã biết
Mỗi năm, hàng nghìn người Mỹ chết vì các bệnh nhiễm trùng liên quan đến bệnh viện (vốn có thể phòng ngừa được) và những con số này đã tăng vọt trong thời kỳ đại dịch.
Bác sĩ Hester nói: “Nếu bạn bị nhiễm trùng khi nằm viện, họ sẽ cho bạn dùng thuốc kháng sinh”.
Uống thuốc kháng sinh có thể làm tăng nguy cơ nhiễm C. diff từ 7 đến 10 lần. C. diff là một loại vi trùng (vi khuẩn) gây tiêu chảy, viêm đại tràng (viêm ruột kết) và có thể đe dọa đến tính mạng.
Ngoài ra, tổn thương thận cấp tính do thuốc (AKI) có liên quan từ 8% đến 60% trong tất cả các trường hợp AKI tại bệnh viện, đồng thời cũng là nguyên nhân gây bệnh và tử vong đáng kể được công nhận.
Vì điều này, bác sĩ Hester nói: “Bạn sẽ cần tiếp xúc với càng ít hóa chất càng tốt”.
Nhiễm trùng do vi khuẩn từ đường truyền IV và ống thông trung tâm là hai bệnh nhiễm trùng liên quan đến chăm sóc sức khỏe quan trọng có thể tránh được và có thể gây tử vong.
Nhiễm trùng máu liên quan đến đường trung tâm
Các đường truyền tĩnh mạch được đặt trong một tĩnh mạch lớn ở vùng cổ, ngực hoặc háng được gọi là các đường trung tâm.
Nhiễm trùng máu liên quan đến đường trung tâm (CLABSI) là một bệnh nghiêm trọng xảy ra khi vi trùng (thường là vi khuẩn hoặc virus) xâm nhập vào máu qua đường trung tâm.
-

- Các đường truyền tĩnh mạch được đặt trong một tĩnh mạch lớn ở vùng cổ, ngực hoặc háng được gọi là các đường trung tâm. (Ảnh minh họa: Pexels)
Bác sĩ Hester vạch ra một số cách chúng ta có thể giúp ngăn chặn CLABSI:
- Hãy chắc chắn rằng băng che của bất kỳ đường truyền tĩnh mạch nào luôn sạch sẽ và khô ráo, băng là một rào cản đối với vi khuẩn.
- Nếu bạn nhận thấy vùng da gần nơi đường truyền tĩnh mạch đi vào cơ thể bị mềm, đỏ hoặc có dịch tiết bất thường, hãy thông báo ngay cho y tá hoặc bác sĩ.
- Nếu bạn bị sốt hoặc ớn lạnh trong khi đặt đường truyền trung tâm, bạn có thể cần cấy máu để tìm khả năng nhiễm trùng máu, đặc biệt nếu không có nguồn lây nhiễm rõ ràng nào khác.
- Tránh chạm vào ống truyền tĩnh mạch; có thể chuyển bất kỳ vi khuẩn có hại nào đến vị trí IV. Ngay cả sau khi rửa tay, chúng vẫn chưa được coi là vô trùng hoàn toàn.
Nhiễm trùng đường tiết niệu liên quan đến ống thông
Trong số các bệnh nhiễm trùng đường tiết niệu mắc phải trong bệnh viện, khoảng 75% có liên quan đến ống thông tiểu.
Nhiễm trùng đường tiết niệu cũng dẫn đến nhiễm trùng máu có thể đe dọa đến tính mạng. Người ta ước tính rằng hơn 13.000 ca tử vong mỗi năm do nhiễm trùng đường tiết niệu có liên quan đến chăm sóc sức khỏe.
Bác sĩ Hester giải thích rằng bạn không nên đặt ống thông bàng quang trừ khi bạn “thực sự cần nó”. Điều này là do ống thông được đặt càng lâu thì khả năng nhiễm trùng trong bàng quang càng cao.
Cô đề xuất: “Hãy đứng dậy và đi vào phòng tắm nếu có thể. Nếu bạn cảm thấy đứng không vững, hãy yêu cầu trợ giúp. Bạn cũng có thể yêu cầu họ đặt một chiếc tủ đầu giường và hỗ trợ di chuyển từ giường sang tủ bất cứ khi nào cần thiết”.
Các cục máu đông
Khi bạn nằm trên giường bệnh quá lâu, nguy cơ hình thành cục máu đông sẽ tăng lên. Theo CDC, thuyên tắc phổi là nguyên nhân hàng đầu gây tử vong tại bệnh viện có thể ngăn ngừa được. Khoảng một nửa số cục máu đông xảy ra trong hoặc trong vòng ba tháng sau khi nằm viện hoặc phẫu thuật và không nhận được các biện pháp phòng ngừa thích hợp.
-
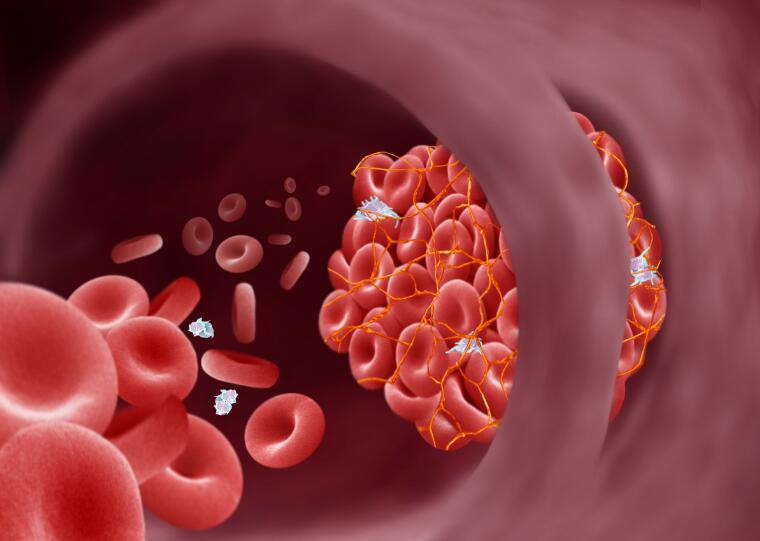
- Khi bạn nằm trên giường bệnh quá lâu, nguy cơ hình thành cục máu đông sẽ tăng lên. (Wellcome Collection / CC BY-NC 4.0)
Nếu cục máu đông xuất hiện ở chân, một số dấu hiệu và triệu chứng có thể là sưng, đau và đỏ. Thông thường, cục máu đông ở chân (huyết khối tĩnh mạch sâu) vỡ ra và di chuyển theo dòng máu đến động mạch ở phổi, có thể gây tử vong ngay lập tức.
Cục máu đông trong phổi (thuyên tắc phổi) thường gây khó thở hoặc đau ngực nhưng có thể không được chú ý, dấu hiệu bên ngoài đầu tiên có thể là ngừng tim.
Đây là lý do tại sao “bạn đến bệnh viện, bạn cần hỏi kế hoạch là gì để giảm nguy cơ đông máu”, bác sĩ Hester nói.
Nhiều cục máu đông trong số này có thể ngăn ngừa một cách an toàn và bác sĩ Hester đã đưa ra hướng dẫn sau đây về các lựa chọn phòng ngừa khác nhau:
- Đừng dành cả ngày trên giường. Nếu bác sĩ không hạn chế hoạt động của bạn, hãy đứng dậy và di chuyển quanh phòng thường xuyên (đảm bảo rằng bạn đi tất chống trượt).
- Nếu bác sĩ cho rằng bạn có nguy cơ bị cục máu đông ở mức trung bình hoặc cao, họ có thể kê đơn thuốc tiêm để giúp ngăn ngừa cục máu đông.
- Thiết bị nén khí nén ngắt quãng là các bao chứa đầy không khí đeo ở cẳng chân có thể sử dụng trong bệnh viện để ngăn ngừa cục máu đông và huyết khối tĩnh mạch sâu.
Đừng để xảy ra bất cứ lỗi nào của con người. Nếu bác sĩ hoặc y tá không nêu rõ kế hoạch giảm thiểu nguy cơ hình thành cục máu đông, hãy hỏi xem cần phải làm gì.
Thuốc
Sai sót về thuốc gây hại cho khoảng 1,5 triệu người mỗi năm. Bác sĩ Hester đã chia sẻ một số hướng dẫn cơ bản về thuốc được kê đơn trong bệnh viện:
- Khi bạn nhận được một loại thuốc mới, hãy hỏi tên của loại thuốc đó, tại sao nó được kê đơn và ghi chú lại.
- Lắng nghe cơ thể. Nếu bạn có một phản ứng nhỏ với thuốc, hãy cho y tá biết và trao đổi với bác sĩ. Nếu bạn không cho người khác biết cảm xúc của mình, bạn sẽ bỏ qua cơ hội nhận được sự chăm sóc phù hợp.\
- Vệ sinh tay, vết loét trên giường và nghỉ ngơi.
Bệnh viện đầy vi trùng. Bác sĩ Hester nói: “Có một vấn đề là các chuyên gia chăm sóc sức khỏe không thực sự rửa tay trong bệnh viện. Nếu một bác sĩ hoặc y tá bước vào phòng của bạn và bạn không thấy họ rửa tay, bạn cần hỏi họ xem họ có rửa tay không”.
Điều quan trọng nữa là những người thân đến thăm bạn phải rửa tay khi vào phòng, kể cả khi rời bệnh viện.
Loét do nằm liệt giường hoặc loét tì đè là một hậu quả khác của việc không di chuyển đủ. Hơn 2,5 triệu người ở Hoa Kỳ mỗi năm bị loét do tì đè. Những tổn thương da này có liên quan đến nguy cơ nhiễm trùng nghiêm trọng và tăng cường sử dụng dịch vụ chăm sóc sức khỏe.
Nếu bạn (hoặc người thân) quá ốm không thể di chuyển trên giường bệnh, hãy nhớ yêu cầu y tá hoặc trợ lý điều dưỡng thường xuyên đến khám. Nhớ đảm bảo rằng bạn đang được cung cấp lượng dinh dưỡng thích hợp.
Nghỉ ngơi là một phần quan trọng của quá trình phục hồi. Các mẹo của bác sĩ Hester để đảm bảo rằng chúng ta đang giúp cơ thể ngủ đủ giấc khi ở trong bệnh viện như sau:
- Cố gắng duy trì chu kỳ ngủ-thức bình thường.
- Nếu bạn thường xuyên bị đánh thức để kiểm tra, bác sĩ có thể sẵn sàng giảm tần suất của chúng.
- Tránh chợp mắt trong ngày. Mở rèm và để ánh sáng mặt trời chiếu vào. Đọc một cuốn sách hoặc làm điều gì đó mà bạn quan tâm.
Theo Christy Prais từ The Epoch Times
Hoàng Tuấn biên dịch
NTD Việt Nam



